在经济学中,有一个著名的教训叫做“眼镜蛇效应”。
当年的英国殖民政府为了减少印度德里的眼镜蛇数量,颁布了一项政策:每上交一张蛇皮,就发一份赏金。结果,当地人并没有去抓蛇,而是开始在家规模化养蛇。当政府发现猫腻并取消赏金后,养蛇人又把没用的蛇全部放生,导致眼镜蛇数量反而比政策实施前更多了。
这种激励初衷与最终结果背道而驰的尴尬,在2026年全面深化的支付改革中,正演变为医院管理者的财务红线。
01. 账面盈利背后的“慢性自杀”
在2026年的DRG/DIP支付体系下,很多院长看到报表时会松一口气:虽然经营压力大,但通过收治大量“低权重、高周转”的轻症患者,账面上实现了不错的盈余。
但在霍尔斯智库看来,这往往是一个极其危险的“蜜糖陷阱” 。
这些看似盈利的低难度病例,实际上是在消耗医院最宝贵的资源。如果我们把医院比作一家工厂,当你为了短期利润而停止研发高精尖产品,转而疯狂代工低端塑料盆时,你的技术溢价、科研能力以及在病患心中的地位,都在不知不觉中枯萎。
霍尔斯诊断:这种追求单一病种盈余的做法,本质上是“养蛇换钱”。短期内财务好看了,但医院的CMI值(病例组合指数)和品牌技术形象却被透支了 。
02. 深度对比:德国的“战略性亏损”
作为DRG的发源地,德国的医院管理者在过去的30年里也经历过这个阶段,但他们早已进化出了更高维度的生存逻辑。
- 德国经验: 对于代表学科高地、手术难度大的疑难病例,即便预判在支付标准下会产生亏损,德国的头部医院依然会坚定地收治。他们将这笔亏损视为“购买学科高地的广告费”,是建立核心竞争力的必要投资 。
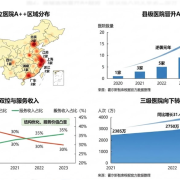
- 中国现状: 许多医院管理者仍然陷入了“每一单都要赚”的散户思维。为了财务合规而推诿重症,结果导致医院沦为“低端工厂”,在区域内的核心竞争力(9维度诊断中的维度6)大幅缩水 。
03. XY双轴:为什么“赔钱”也要治重症?
为什么我们说“战略性亏损”是必要的?这需要回到霍尔斯的“XY双轴病患体系” 。
- X轴代表生存价值(技术粘度): 它由技术权威、救命能力决定 。
- Y轴代表体验价值(感性粘度): 它由服务、流程决定 。
如果一家医院只收治简单病例,它的X轴(技术粘度)会迅速塌陷。病患对你的潜台词会变成:“你们服务确实不错,但大病我绝不敢把命交给你们。” 这种由于技术空心化导致的“反比陷阱”,会让医院在面临真正挑战时毫无还手之力 。
在2026年的竞争格局中,真正的强者懂得利用复杂病例来夯实X轴的技术厚度。 只有保住了X轴的“不可替代性”,医院才能摆脱对医保的过度依赖,通过特需服务、全生命周期健康管理等“非医保项目”获取更高的边际利润 。
04. 智库洞察:算小账是会计,算大账是院长
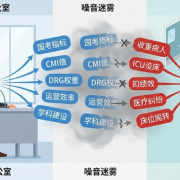
霍尔斯智库在为多家三甲医院进行“能本激励体系(CCM16)”重构时,经常提醒管理层:绩效考核不能仅看单纯的结余率 。
2026年的管理红线,是那些正在扼杀名医、抹平学科差异的平庸绩效。如果一套方案让医生变得像“养蛇人”一样精明,只算个人盈亏,不顾医院未来,那么这套方案就是医院最大的砂眼。
真正的精细化运营,是基于财务状况(维度2)与执行力(维度7)的深度联动 。 我们需要建立一套鼓励攻克难关、允许战略性亏损、并从生态价值(5E阶段)中寻找增量的现代化年薪体系 。
(本文系霍尔斯智库“2026医院管理红线”系列专题第三篇。下一期,我们将探讨人才维度的红线:为什么还在迷信个人英雄主义的医院,会最先掉队?敬请关注。)
算清账,更要看清路。 如果您正在为DRG支付下的绩效设计感到焦虑,想了解如何构建符合“十五五”规划要求的年薪体系与能本激励模型 ,欢迎私信霍尔斯智库,与我们的一线顾问深度交流。