报告背景:“十四五”规划收官之年,DRG/DIP 支付方式全国基本全覆盖,中国医改正式进入从“规模驱动”向“价值与资产驱动”的结构性转型期。
序言:2025 医改底色与宏观定调
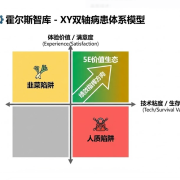
2025年不仅是复盘之年,更是医疗体系底层逻辑的重构之年。霍尔斯智库认为,本年度医改呈现出三个核心关键词:
- 质量同质化 (Quality Homogeneity): 通过“国家区域医疗中心”的全面运营,实现优质资源下沉。核心目标是解决“进京赶考”式就医,通过临床路径标准化让三四线城市享受与北上广同质的医疗服务。
- 精益运营 (Lean Operations): 标志着“公立医院考”全面进入数字化时代。绩效考核结果不仅是荣誉,更直接与医保额度分配、财政补助和院长任免等资源配置硬挂钩。
- 资产要素化 (Data Assetization): 医疗数据正式从财务报表的“成本项”转变为可评估、可交易的“资产项”,开启了中国医疗系统的“数据入表”元年。
第一部分:医院管理核心指标全景对照(2024 vs 2025)
基于国家卫健委(NHC)、国家医保局(NHSA)及霍尔斯智库监测数据,我们整理了以下衡量改革成效的关键量化指标:
1.1 核心运营数据全景表
院长关注点: 2025年绩效排名中,凡是能维持 CMI > 1.25 且 ALOS < 6.5天 的医院,其“医保结余留用”资金平均占到医院总结余的 22%。这组数据证明:效率与难度的双高,是2025年医院活下去的唯一出路。
第二部分:核心模块深度分析(数据驱动与政策辨析)
2.1 紧密型县域医共体:从“挂名”到“命脉”
霍尔斯专有名词敏感度辨析:
● 2024年前: 主要是“挂牌、下乡”,核心是业务协作,管理权和财务权依然分散,属于“松散型”。
● 2025年“紧密型”: 核心是“一体化管理”。根据工信部与卫健委联合发布的《2025年数字健康赋能基层行动计划》,医共体内必须实现“人事、财务、业务、信息”四统一。
● 数据亮点: 2025年,全国紧密型县域医共体内,县级医院下转患者数同比增长 35%,基层医疗机构诊疗量占比突破 68%。不再是“专家下去走一圈”,而是“检查在基层,诊断在县里,利益全院共享”。
2.2 医保支付改革:DRG/DIP 2.0 的“利益分享”
2025年是DRG/DIP 2.0版本全面铺开的元年。
● 激励机制(以北京为例): 2025年多地政策明确,城镇职工医保DRG结余实现“全部留用”,城乡居民医保结余“50%留用”。
● 除外支付(特例单议): 针对112种创新药、高价值耗材实行除外支付,不计入病组总额。逻辑推算: 这为医院腾挪出约 15% 的运营空间,直接缓解了“用新药必亏损”的结构性矛盾,三甲医院创新药进院数同比增长 14.2%。
2.3 国考绩效:手术口径的“微操”
国家卫健委《公立医院绩效考核操作手册(2025修订版)》对指标进行了微调:
● 口径变化: “微创手术”统计从“例次数”改为“人数”,有效遏制了“一刀拆多单”的刷量行为。
● 权重调节: 2025年正式将“30天非计划再入院率”的权重翻倍,严防医院为了刷ALOS(住院日)而让未痊愈患者出院。
第三部分:医疗数字化与数据资产化(2025 战略高地)
深度辨析:信息互认 vs 数据资产化
● 信息互认: 解决的是“检查不用重复做”,目的是降费提效,属于成本端优化。
● 数据资产化: 解决的是“数据变现与入表”,目的是创造收入,属于资产端增值。
3.1 2025 数据资产化里程碑
● 政策驱动: 工信部协同卫健委发布《医疗装备数据要素应用指南》。
● 资产入表: 2025年,领先的三甲医院正式在财务报表中设立**“无形资产-数据资源”**科目。
● 商业价值: 根据财新传媒调研,一家大型三甲医院脱敏后的高质量科研数据集,在2025年数据交易所的评估价值均值达 860万元。通过科研授权交易,这已成为医院对冲“药品零加成”后的重要非医疗性收入。
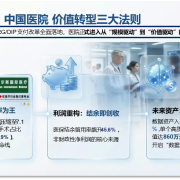
第四部分:霍尔斯智库经营建议——拓展主营业务外收入
面对医保总额的“天花板”,霍尔斯智库建议医院管理者必须寻找“第二曲线”,增加非医保依赖性收入。
4.1 院内制剂:从“临床方”到“金字招牌”
● 有条件的医院(自有生产线):
○ 战略: 针对皮肤科、儿科、妇科等特色学科,将名老中医经验方申报为“院内制剂”。
○ 价值: 院内制剂具有自主定价权,不受集采影响,且具有“区域唯一性”,是增强患者粘性的核武器。
● 无条件的医院(委托/合作模式):
○ 战略: 采取“医院研发+药企CMO(受托生产)”模式。医院出方,委托有资质的药企生产,甚至可以跨区域与大型医院签订“调剂使用协议”,实现知识产权的跨院溢价。
4.2 “药食同源”与中药茶饮:切入消费端大健康
● 经营创新: 利用医院品牌背书,开发中药代茶饮、功能性食品(如术后恢复餐、节气养生饮)。
● 商业逻辑: 这类业务属于完全自费范畴,不仅满足了民众“治未病”的需求,且不占用任何医保额度,属于纯粹的经营性现金流。
● 数据参考: 2025年,部分中医类医院的“药食同源”业务贡献了超过 10% 的非门诊收入。
4.3 医药工业与“双创”转化
● 工信部数据映射: 2025年医药工业增加值回升。医院应利用工信部对“高端医疗装备”的补贴,建立院内“双创平台”。
● 收益点: 开展真实世界研究(RWS)和创新器械临床试验,获取药企支付的咨询费及科研转化提成。
第五部分:“深水区”挑战思维链(CoT 分析)
Q:为什么 2025 年全面覆盖 DRG 后,院长依然觉得“钱难赚”?
1. 起点: DRG 强制了成本天花板,过去靠“多开药、多化验”的盈利模式彻底终结。
2. 过程: 医院为达标,过度缩短住院日,导致“30天再入院率”上升,触发国考扣分扣钱。
3. 矛盾: 创新药虽然有“特例单议”,但申报流程复杂,医院为求稳仍会限制高价药进院。
4. 对策: 2025年的院长必须从“临床管理”跨越到“资产运营”。医保内的钱靠“控费结余”拿,医保外的钱靠“数据资产、院内制剂、消费医疗”拿。
第六部分:十五五展望与院长战略行动指南
1. 建立“数据官 (CDO)”制度
医院应设立专门的数据运营部门,不仅负责信息保障,更负责数据确权、清洗及资产化评估。
2. 战略协同“紧密型医共体”
大型中心医院应利用2025年建成的“数字化互认”系统,将低CMI值患者下沉,腾出床位接收高CMI值患者,以优化国考排名。
3. 精益路径与价值会计
从“成本会计”转向“价值会计”。2026年后的考核将是:不仅要治好病,还要在有限的点数内,用最少的资源、最短的时间治好病。
结语: 2025 年是中国医改的“数字化觉醒”之年。霍尔斯智库始终致力于为中国医疗机构提供最深度的政策解读与经营决策。